サイト内の現在位置を表示しています。
デジタルヘルスが実現する持続可能社会
2019年3月25日、「デジタルヘルスが実現する持続可能社会」と題して、弊社主幹研究員の遊間和子が講演を行った。以下は講演内容の抄録。
はじめに
本日は、日本のデジタルヘルスの動向についてお話した後に、近年調査しているオランダとフィンランドの2つの海外事例、そしてEU全体での取り組みについてご紹介する。
1.わが国におけるデジタルヘルスの動向
日本では高齢化が進展し、社会保障財政に影響を与えている。国の一般会計予算のグラフを見ていただくとわかる通り、歳出の約四分の三(グラフ:ブルーの部分)は社会保障関係費であるのに対し、歳入のうち税金で賄えている部分(グラフ:ピンクの部分)は約6割だけで残りは借金だ。2018年の社会保障給費は約121兆円であり、これが2025年には140兆円を超え、さらに2040年度には200兆近くになると予想されるため、社会保障費を何とかしないといけないという話になるのは当然のことだといえる。
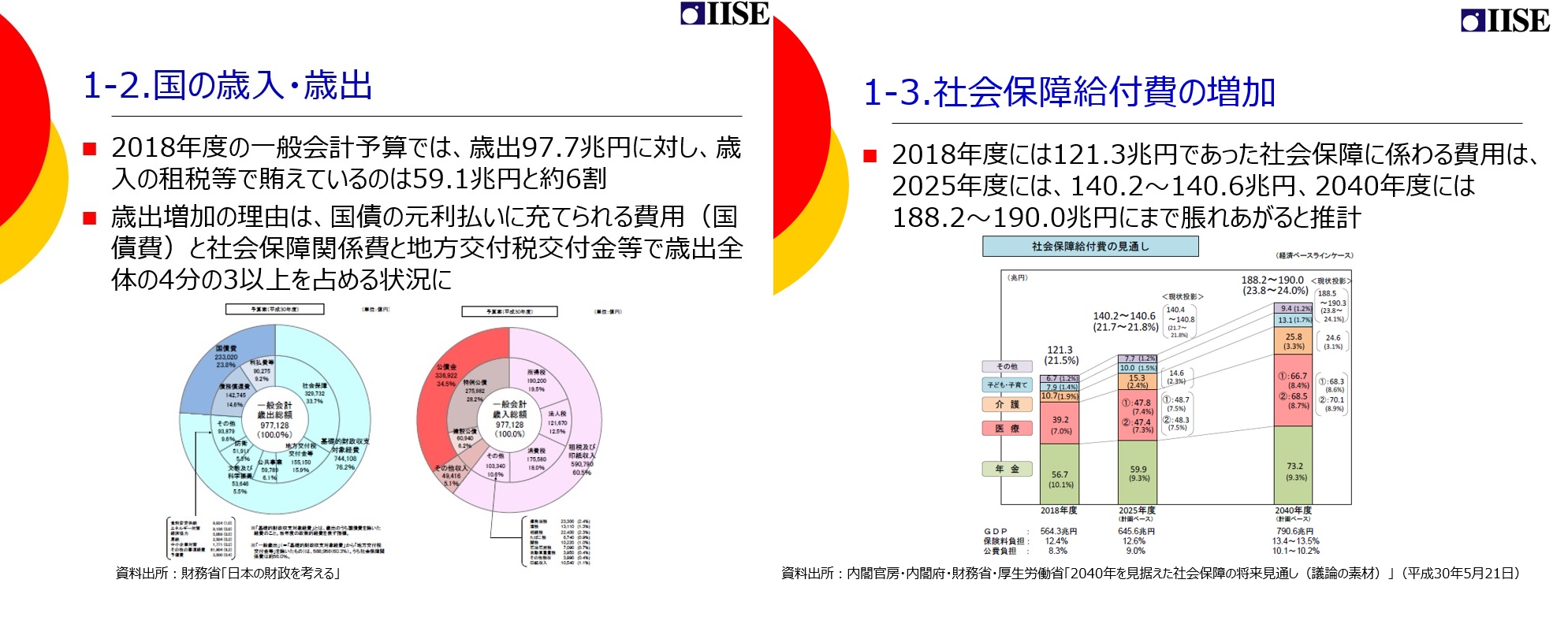
そういった中で今の政権の大きな目標となっている取り組みの1つが「次世代ヘルスケア・システムの構築」だ。2018年6月に公開された最新版の未来投資戦略の中では「Society5.0」というのがキーワードになっており、IoTやビッグデータ、AIといった新しい先端的の技術を使って産業革命を起こすことを目指す内容になっている。未来投資戦略の中では集中投資を行う重点分野を「フラグシッププロジェクト」として4つ定めており、そのうちの1つ「『生活』『産業』が変わる関連プロジェクト」の中にこの「次世代ヘルスケア・システムの構築」が位置付けられている。

次世代ヘルスケア・システムとは、人生100年時代を見据えた患者主体の新しい健康・医療・介護のシステムのことで、データやICTなどの情報技術をフルに活用していく。データの利活用と併せて、医療・介護の多職種連携や、オンラインでの医療等を推進することで、住み慣れた地域等において、医療機関や介護事業所による最適なサービス提供を実現すし、介護が必要になる時期を先延ばしする「予防」の取り組みも進めていくことになっている。また、社会保障費を使うだけでなく、ヘルスケア産業として「産業化」することで価値を生み出すことも大きな目標としている。
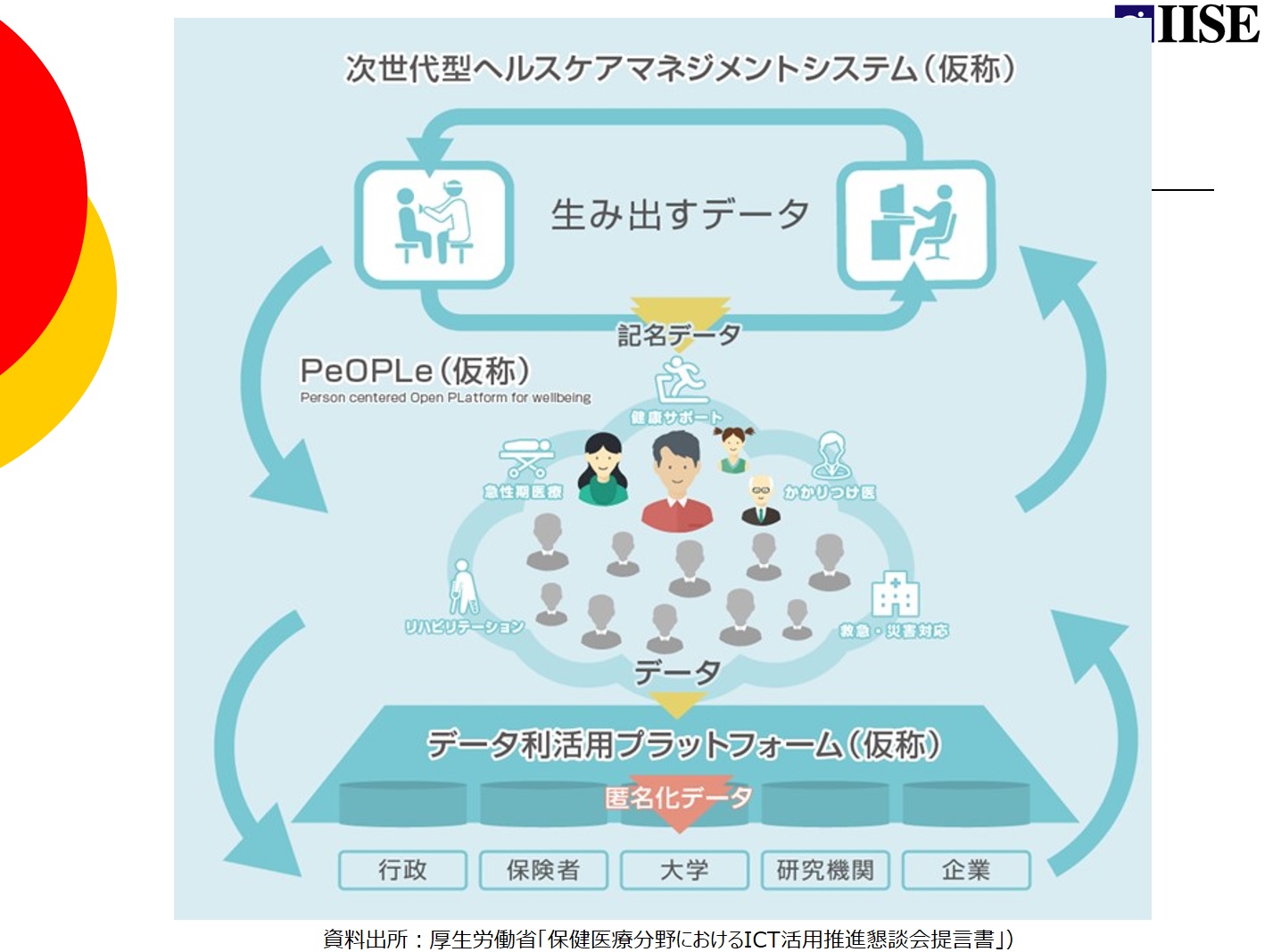
このICTを活用した新しいシステムについてもう少し具体的にご説明すると、始まりは2016年10月にできた厚生労働省の保険医療分野におけるICT活用推進懇談会に遡る。ここで約1年かけて有識者が検討した結果、2020年までにこの新しいシステムを作ることが決まった。ここには大きく3つのシステムが含まれている。
1つ目が「次世代型ヘルスケアマネジメントシステム(仮称)」だ。病院や介護施設といった現場で生み出されるデータを利用できる形で蓄積していくものだ。2つ目が「PeOPLe(仮称)」といって、いわゆるパーソナルヘルスケアレコード、すなわち私たちが、自分自身の健康データを見たり、活用したり、繋げたり出来るような基盤を作るものになる。そして3つ目が「データ利活用プラットフォーム(仮称)」だ。これまでのレセプトは、例えば大学や研究機関の研究者とかなり限定された人々が、厳密に管理された中でデータ分析に利用していたが、このプラットフォームにより匿名化された様々なデータを企業などでも共通に使えるようなる。
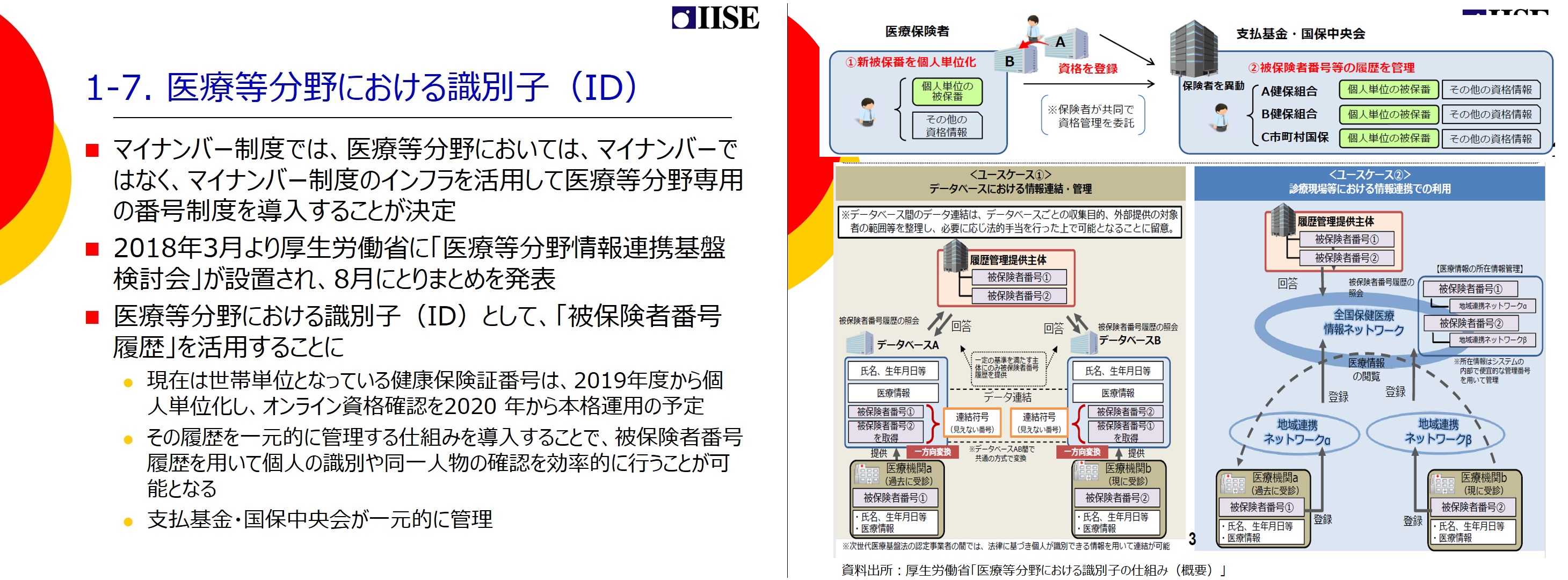
このようなデータ活用に必須となるのが、個人を識別するための識別子、IDであるが、現行のマイナンバー制度では、電子カルテなど医療等の機微な情報を扱う分野においてマイナンバーそのものを使うことが禁止されている。そのため、医療等分野においてはマイナンバーとは別のIDを用いることが法律で定められ、どのようなIDを利用すべきかの議論が続けられてきた。2018年8月に方向性がまとまり、健康保険の被保険者番号の「履歴」を活用することになった。
日本ではこれまでにも様々なデータヘルス関連の研究開発が行われてきたが、実際の利用はあまり進んでいない。例えば先日の日本経済新聞(2019年3月14日)では、「診療データ共有、形骸化、公費530億円投入も利用者1%」といった記事が一面に掲載された。医療・介護等の情報共有システムの必要性は認識されており、そのためのシステム構築の実証研究が各地で行われたが、実証期間が終了し、補助金が切れるとそのままになってしまうケースが散見される。どのようにヘルスケア分野の情報共有や活用をすすめていけばいいかといった点について、先進的な取り組みを行っている2つの国を紹介する。
2.オランダにおけるデジタルヘルス
欧州における今一番ホットな話題は、英国のEU離脱であるが、オランダは、Brexitによって注目される国のひとつになっている。英国のEU離脱に向けた動きに伴い、新薬の審査などを行う欧州医薬品庁EMAが英ロンドンからオランダ・アムステルダムに移転することが決まったからだ。それに伴って、製薬メーカーを中心にオランダへの移転計画が進んでおり、日本企業ではSONY、Panasonicなどが欧州での活動拠点をオランダに移転することを既に決めている。
オランダといえば、北欧と並び福祉国家として有名だが、ここにきて状況が変わってきている。2013年の新国王が即位の際、議会での最初の演説で「20世紀型の福祉国家は終わった」と宣言したからだ。背景には、オランダの財政悪化があった。EUの財政規律では財政赤字を3%以下に抑えるよう求めており、これを越えると違反となるからだ。ヘルスケア分野も聖域ではなく、ICTを使った取り組みを強化することで、何とか福祉国家を維持しようという機運が高まった。アムステルダムはスマートシティでも有名であり、ICTを活用した農業「スマートアグリ」も進んでいる。ハーグには、サーバーセキュリティのクラスターが作られるなど、eヘルス推進の素地が既に出来あがっていたことも後押しした。
オランダのeヘルスは、「規制された競争」というやり方を取っており、これが非常に効いていると言われている。医療保険制度は皆保険だが、国や自治体が提供するのではなく、民間に代行させているのが特徴だ。民間保険会社が、ベースの部分については、国の基準に沿ってサービスを提供するが、競争を促進するために自分たちの付加サービスを追加して良いことになっている。例えば、Aという保険会社は糖尿病に対して力を入れている、B社は健康に気を付けた人に報奨金を出すといった様に、サービスの差別化で競争が生まれる。

オランダのヘルスケア分野でのICT活用は、3つの段階に分けて進められている。まず初めは、機関内のEHR(エレクトロニックヘルスレコード)だ。これは、病院や薬局など1つの機関内で専門家がデータ利用できる状態にするためだ。次の段階では、機関と機関の間で情報を電子的にやり取りできるようにするHIE(ヘルスケアインフォメーションエクスチェンジ)である。そして最後がPHR(パーソナルヘルスレコード)だ。患者や市民が自分自身のデータを閲覧でき、医師等の専門家と共有出来る状態にする。オランダは既に2段階まで完了し、現在はPHR構築に取り組んでいる。
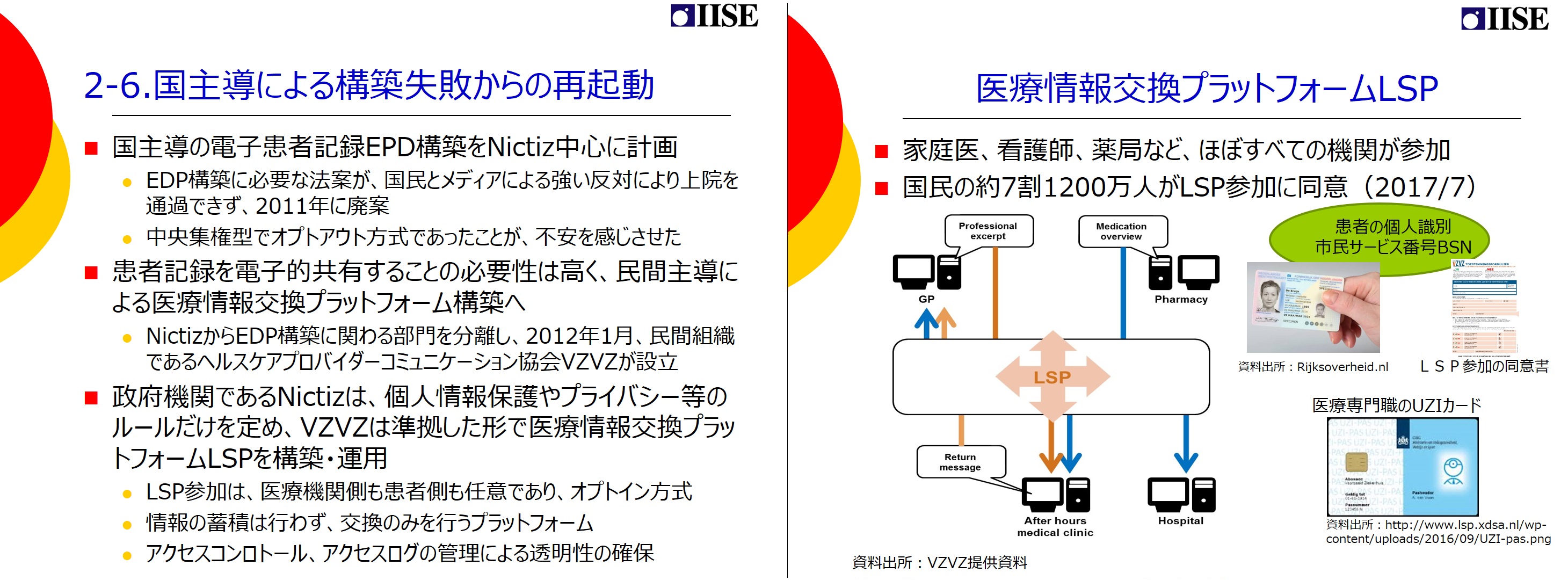
オランダは、第2段階のHIEに一度失敗している点も興味深い。当初は、国立医療ICT研究所Nictizが中心となり国主導で計画していたEDP(オランダ語で「電子患者記録」の頭文字をとったもの)の構築のために必要な法案が、国民とメディアによる強い反対により上院を通過できず、2011年に廃案となってしまったのだ。オランダのEDPもエストニアやフィンランドと同じ方式で、中央集権型のオプトアウト方式(「私のデータは除外してください」と申し出た人のデータだけを除く方式)であったことで国民がプライバシーに対する不安を感じたことが要因であった。しかし患者記録を電子的に共有することへのニーズは高かったことから、民間主導による医療情報交換プラットフォームLSPを改めて構築することになった。医師会や看護師協会といったヘルスケアにかかわる業界団体により新しい民間組織VZVZ(ヘルスケアプロバイダーコミュニケーション協会)が発足し、ここがデータ交換を管理することで決着したのだ。政府機関であるNictizは、データの相互運用性のための規格や、個人情報保護やプライバシー等のルールだけを定め、民間組織であるVZVZはそれに準拠した形で医療情報交換プラットフォームLSPを構築・運用する。LSPへの参加は、医療機関側も患者側も任意参加のオプトイン方式を取った。LSPでは情報蓄積は行わず、交換のみを行う。アクセスコンロトールやアクセスログの管理を出来るようにすることで透明性を確保した。この新しいLSPは国民の理解を得ることができ、既に国民の7割が利用している。
第3段階のPHRの実現に向けては、保健・福祉・スポーツ省VWSは2020年までの3つの目標を掲げている。1つ目は、自分自身の医療機関にオンラインでアクセスできるということ。2つ目は、例えば血糖値など自己測定したデータを自分でオンラインにアップし、医療従事者と共有できるようにすること。3つ目が、24時間365日、ヘルスケアサービスの提供者と密にコンタクトが取れるということだ。この3つの目標の実現に向けて、2016年10月にクライアント権利保護法というものが成立しており、3年後の施行に向けて様々な準備が進んでいるところだ。

オランダでは、PHR推進のために官民連携の「MedMij(私の健康)」という組織を立ち上げている。PRにおいても、「規制された競争」の施策がとられており、MedMijが定めた技術仕様やセキュリティ、相互運用性に準拠した製品を各ICTベンダーが開発することになっている。ベースは、米国の医療データ標準化団体の「HL7 FHIR」である。利用者は複数の選択肢の中から自分の好きなアプリを利用して自分の医療健康情報を管理することができる。一番有名なのは「Patient1」というアプリだ。MedMij準拠のアプリであれば、いつでも他のアプリに乗り換えることが可能だ。保健・福祉・スポーツ省VWSは、利用を促進するための補助金支給も検討している。
3. フィンランドにおけるデジタルヘルス
次に、AI活用に注力しているフィンランドの事例を紹介したい。民間の力を利用し、活性化しているオランダとは対照的に、フィンランドでは国主導によって効率的に進めようとしている。フィンランドと言えばノキアが有名で、ICT産業が国を支えているというイメージがあるかと思うが、ノキアはスマートフォン事業に乗り遅れたことで2013年には携帯電話事業がマイクロソフトに買収されるなど、事業が解体)してしまっている。ノキアの大勢の優秀な技術者が外に出ることになり、政策的な後押しもあって、フィンランドでは高い技術力を背景にした起業ブームが起こった。毎年11月にヘルシンキで開催されるスタートアップイベント「Slush」は世界最大級と言われており、2017年には2万人が参加しているが、その中で「ヘルスケア」も重要分野として有力視されている。

フィンランドの医療は、社会保険機構「KELA」が提供しており、基本的にはすべて税金で賄われている。プライマリーケアや介護については自治体(Kunta)の管轄で、日本と同じように施設から在宅の方向へとシフトしてきている。在宅でのケアは、多職種での対応になるが、フィンランドでは日常ケアの資格を一本化することで効率化を図っている。日本ではヘルスケア資格が細分化され、例えば在宅での「痰の吸引」は医療行為であるため、ヘルパーが行う場合にはた制約があるが、フィンランドでは保健医療分野の7資格と社会ケアの3資格が統合された「ラヒホイタヤLähihoitaja」という資格が持った人が日常ケアのすべてを行うことになっている。
フィンランドでは今「SOTE」という医療と社会福祉サービスを統合するという社会保障改革が進んでいる。高齢化が進む中で、小規模で財政的に弱い市町村では医療や社会福祉サービスの提供が難しくなることが想定されるからだ。各基礎自治体kuntaそれぞれ行っていた医療や社会福祉サービスを広域化することやITでの効率化を進める。フィンランドでも先ほどのオランダと同じく、社会保障番号で個人を識別する。HIEに関しては全国医療情報アーカイブ「Kanta」というプラットフォームは構築され、国がすべて管理する仕組みを取っている。

フィンランドでは、AIに力を入れており、様々な国家戦略が動いている。特にヘルスケアに関しては、国立技術研究センターVTTが戦略研究アジェンダ「AI for Good Life」というものを作成し、6つの優先研究分野(パーソナライズドケア、自動化されたヘルスデータ分析、継続的な市民中心ケア、ヘルスケアとソーシャルケアのプロセス開発、ヘルスケアとソーシャルケアのサービスの自動化、公衆衛生上の意思決定への情報提供)を定めている。VTTが見定めたこれらの領域について、政府系事業会社Business Finland(旧フィンランド技術庁TEKES)が研究開発プロジェクトへのファンディングや国内外組織とのネットワーキング構築によって後押しする仕組みをとっている。AI関連だけでも2018年からの4年間で約1億ユーロの拠出を決めている。

2017年には「CleverHealth Network」という官民連携の組織が立ち上がり、IBMやGoogleといった民間企業も一体となって様々な取り組みをしている。特にIBMはこの活動に力を入れており、ヘルシンキにWatsonヘルスセンターを立ち上げ約150名のAI研究者が在籍している。AIを使って、画像データから脳出血を検出したり、がん治療のパーソナライズ化や早産児の重度細菌感染を早期発見するといったようなパイロット・プロジェクトを共同研究している。企業にとってフィンランドは、国が管理しているたくさんのヘルスケアデータを利用できる点が魅力となっている。
フィンランドでは、GDPRの施行によりヘルスケア分野のデータをどう取り扱うべきかについても吟味してきた。なぜならデータは企業誘致の源泉だからだ。EUのデータ保護は「規則」なので、EU加盟国に直接適応されてしまう。そのためフィンランドでは、新しい国内法を作って補完することを決め、既に議会で承認されている。この国内法によって、先ほどのIBMといったような企業が国の管理データを活用することを可能にしている。

4. EU域内における電子健康記録の交換
最後に少しだけEU全体の話をご紹介したいと思う。欧州の各国で、それぞれのデジタルヘルスが進んでいるが、EU全体で横串を刺す取り組みも始まっている。2012年に発行された「eHealth Action Plan 2012-2020」がベースとなっている。欧州委員会は2月に、欧州電子健康記録交換フォーマットに関する委員会勧告というのを採択した。EU加盟国間でのデータ交換を推進する内容だ。第一段階としては患者のサマリーと電子処方箋をセットにして交換することになっており、今年の1月、エストニアとフィンランドの間では電子情報の交換が可能になった。フィンランドの電子処方箋をもっていけばエストニアの薬局でも薬が購入でき、このような取り組みをすべての加盟国において2021年までに実現することになっている。
日本でもデジタルヘルスの推進が重要であることは十分認識されているが、個人情報保護やインセンティブ等の課題からそのスピードは速いとはいえない。ぐずぐずしている間に、欧州では一国一国の電子化を進めると同時に、欧州間での情報共有をも可能にする仕組みを進めていることへの危機感が必要であろう。
5. まとめ
欧州の諸国でも日本と同じように、高齢化や医療の高度化に伴う社会保障費の増大が社会的課題の1つとして認識されており、ICTを活用して効率化と質の維持の両立を実現しようとしている。市民のQOLを向上し、医療・介護費を適正化するためには、ヘルスケア分野のデータを蓄積し、共有し、分析し、さらにはそこからエビデンスを導くことが重要になってくる。税金に頼らない仕組みも必要で、ヘルスケア産業の活性化に世界各国がしのぎを削っている。その代表的が本日ご紹介したオランダとフィンランドである。
両国のデジタルヘルスの取り組みの方向性は異なっている。オランダでは、政府が自らシステムを作ったりサービスを提供するのではなく、大きな方針や法律を決め、ガイドラインや相互運用のルールを徹底することだけをしており、あとは民間組織に競争させてイノベーションが生まれるような工夫をしていた。フィンランドでは、高福祉・高負担の福祉国家を国民が支持しており、国が自らデジタルヘルスのけん引役となっているのが特徴的であった。この場合、責任の所在が非常に明らかなのでスピード感を持った展開が可能だが、一方で財政負担は大きいといったデメリットもある。両国の共通点は官民連携で、PPPと言われるような取り組みに積極的であった。慢性疾患のコントロールや内服薬の相互チェックのために多職種での情報共有が必須である認識は日本とも同様であった。PHRや健康増進などヘルスケア分野のイノベーションを促進するため、既存の民間企業だけでなく、アイディアはあるが資金がないベンチャーなどの中小企業育成にも注力していた。
フィンランドやオランダは日本に比べれば小さな国である。日本で全く同じ仕組みが取れるとは到底思えない。地域の特性に合わせて、各国の良い取り組みを適用していき、地域レベルのヘルスケアプラットフォームを国レベルでヴァーチャルに連結していくことが求められるのではなかろうか。1億人を超える人口規模を持つ日本では、地域ごとにヘルスケアに関わる地域資源は大きく異なっており、一律的な取り組みでは難しい。東京、大阪のような民間企業が多い地域ではオランダのように民間に任せ、行政の力が強い地域ではフィンランドのように自治体が主導するなど、それぞれの地域特性に合わせたデジタルヘルスの取り組みが必要であろう。
(文責:吉田絵里香)